Descubre en esta guía personal qué son las caries, por qué ocurren y cómo prevenirlas y tratarlas.

¿Te duele un diente al presionarlo o masticar? Descubre las causas (caries, sensibilidad, fisura, infección), qué hacer para aliviarlo y cuándo debes acudir al dentista. Consejos prácticos de un odontólogo.

¡Hola! Soy Samuel Recaman odontólogo y sé por experiencia lo preocupante que puede ser sentir dolor en un diente al tocarlo. Muchos pacientes me dicen con angustia: “Doctor, me duele un diente cuando lo presiono, ¿será algo grave?”. Lo primero que debes saber es que ese dolor no es algo que debas ignorar. Un diente sano normalmente no duele al masticar ni al hacer presión; así que si al tocar una pieza dental sientes dolor o molestia, es la forma que tiene tu cuerpo de avisarte que algo sucede.
En este artículo te voy a explicar cuáles son las posibles causas de ese dolor al contacto, cómo lo diagnosticamos los dentistas, cuáles son los tratamientos más efectivos en cada caso y qué puedes hacer tú tanto para aliviarlo como para prevenir problemas mayores. Hablaremos de todo, desde una simple sensibilidad dental hasta situaciones que requieren atención urgente como un absceso. Además, responderé a las preguntas frecuentes que suelen surgir sobre este tema. Acompáñame, hablemos de ese diente que duele y veamos cómo podemos solucionarlo.
Cuando un paciente llega a consulta diciendo “me duele este diente al tocarlo”, pueden existir varias causas detrás de ese dolor. Algunas son relativamente leves y otras más serias. A continuación, detallo las causas más frecuentes que he encontrado en mi práctica, para que puedas identificar cuál podría ser la tuya:
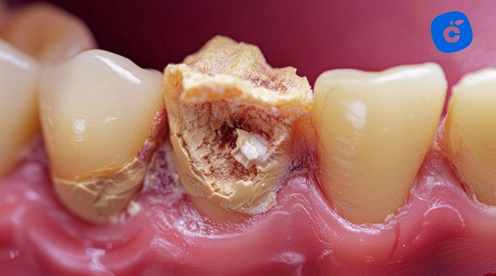
La caries es una causa muy común de dolor en un diente al presionarlo. Al principio, una caries pequeña quizás no duele; pero si no se trata a tiempo, va avanzando. La caries va destruyendo el esmalte y puede llegar a las capas internas del diente, como la dentina e incluso la pulpa (donde está el nervio). Cuando la lesión está cerca del nervio, es normal sentir dolor al masticar, al morder o incluso al tocar el diente con el dedo o la lengua. Básicamente, cada vez que haces presión, ese nervio irritado te manda un “¡ay!”.
¿Alguna pista de que sea caries? Si el dolor aparece al comer algo dulce o muy frío/caliente y es un dolor punzante breve, suele ser indicio de caries incipiente o diente sensible. En caries más avanzadas, el dolor al morder puede ser más intenso. También puedes notar a simple vista un orificio u oscurecimiento en ese diente (aunque no siempre es visible porque puede estar entre dientes o en el lado interno).
¿Qué hacer? Una caries en esa etapa necesita atención profesional cuanto antes. La buena noticia es que, si se detecta a tiempo, normalmente basta con limpiar la caries y hacer un empaste (obturación) para quitar el dolor. Si la caries ya alcanzó el nervio y la inflamación es irreversible, podría requerir una endodoncia (tratamiento de conducto) para salvar la pieza. Lo importante es que no esperes: una caries no se detiene sola y mientras más progresa, más duele y más complejo (costoso e incómodo) será arreglarlo.
A veces el dolor al tocar un diente proviene de una pulpitis, que es la inflamación de la pulpa dental (el “nervio” del diente). Puede ser consecuencia de la caries mencionada antes u originarse por un traumatismo (un golpe) o incluso por una filtración debajo de un empaste antiguo. Cuando el nervio está inflamado, suele doler de forma espontánea y constante, no solo al tocarlo. Puedes sentir latidos en el diente o dolor intenso que ni siquiera calmantes logran quitar del todo. Y, por supuesto, cualquier contacto o presión en ese diente agravará el dolor.
La pulpitis es un estado serio porque, si no se trata, suele empeorar progresivamente. Es decir, una pulpitis reversible (dolor solo con estímulos, que cesa al quitarlos) puede volverse pulpitis irreversible (dolor continuo). En este caso, al dentista le toca actuar: la solución típica es realizar una endodoncia, que consiste en retirar el tejido pulpar enfermo, limpiar los conductos y sellarlos. Con ese tratamiento, se elimina el foco de inflamación/infección dentro del diente y así desaparece el dolor definitivamente.
Una señal de alerta: si el dolor es muy intenso, empeora por las noches o se irradia (por ejemplo, notas que te duele la mandíbula, el oído o la sien del lado del diente afectado), es probable que el problema haya pasado de simple caries a pulpitis o incluso absceso. No lo dejes pasar.
Un absceso dental es una infección acumulada en el interior o alrededor del diente, a menudo consecuencia final de una caries profunda o pulpitis no tratada. Cuando las bacterias infectan la pulpa y el interior del diente, pueden propagarse hacia el hueso y la encía, formando una acumulación de pus. Esto provoca un dolor muy agudo al masticar o tocar el diente, porque la zona está inflamada y con presión interna. De hecho, con un absceso es típico que el diente duela al morder e incluso al rozarlo; muchos pacientes describen un dolor pulsátil constante que empeora al tocar el diente.
Algunos signos claros de absceso son: hinchazón de la encía cerca del diente (incluso con apariencia de granito o flemón), inflamación de la cara o mejilla del lado afectado, enrojecimiento y calor en la zona, mal sabor de boca o salida de pus, e incluso fiebre o malestar general en infecciones avanzadas. Si notas que el diente está levantado o móvil (como “empujado” hacia fuera) y duele mucho al tocarlo, es muy probable que haya un absceso presionando la raíz desde abajo.
Un absceso dental es una de las causas más graves de dolor dental al tacto y requiere atención urgente. No esperes a que “se reviente solo” o a que pase el dolor, porque la infección puede propagarse. El tratamiento dependerá de la evaluación del dentista, pero normalmente incluye: drenar el absceso (liberar el pus para reducir la presión), limpiar la infección con una endodoncia si el diente se puede salvar, y a veces prescribir antibiótico para eliminar las bacterias residuales. En casos muy avanzados donde el diente está muy destruido, puede ser necesario extraer la pieza, drenar la zona y luego reponer ese diente con un implante o puente una vez curado. La clave es que, si sospechas de un absceso (dolor intenso + hinchazón, etc.), acudas al dentista de inmediato. Es literalmente un “foco de pus” que el cuerpo no puede resolver sin ayuda.
Otra causa posible es que el diente tenga una fisura o pequeña fractura. A veces un golpe en la boca (practicando deporte, un accidente, o mordiéndote algo duro como un hueso o hueso de aceituna) puede quebrantar la estructura del diente. Otras veces, una fractura puede aparecer por fatiga: dientes con grandes empastes o tratados endodónticamente pueden fisurarse con el tiempo, o un hábito de apretar los dientes puede generar microgrietas.
Cuando un diente está fisurado, suele doler de manera particular: duele al morder algo pero, curiosamente, también puede doler al soltar la mordida. Es lo que llamamos a veces síndrome del diente fisurado. Imagina que la fisura es como una pequeña raja en la corona del diente; al apretar, esa grieta se abre imperceptiblemente y al soltar se cierra, irritando el nervio brevemente. El paciente nota un dolor punzante breve al masticar, especialmente con alimentos duros o al hacer presión en un punto concreto, pero puede que el diente no moleste en reposo. También puede haber sensibilidad al frío o calor en el diente afectado.
Detectar una fisura no siempre es fácil: muchas veces no se ve a simple vista. Podemos hacer pruebas como iluminar el diente, usar lupas o hacer una radiografía (aunque en rayos X solo se ven las fracturas si son grandes o si ya hay daño en la raíz). Si sospechamos, a veces aplicamos un “test de mordida” con un instrumento para ver en qué cuspide duele al masticar. En cualquier caso, si tras un golpe te duele un diente al tocarlo o masticar, o sientes que algo “se partió” dentro, debes consultarlo.
El tratamiento de un diente fracturado depende de la gravedad: si es una fisura pequeña, a veces basta con poner una corona (funda) que mantenga el diente unido y protegido, aliviando el dolor. Si la fractura llega a la pulpa, quizá necesite además una endodoncia. En casos extremos donde el diente se partió en dos, habría que extraerlo. Pero esos son casos límite; muchas fisuras se pueden resolver manteniendo el diente. La clave: actuar antes de que la grieta se haga más grande.
No siempre el culpable es el diente en sí; a veces el entorno del diente (las encías y el hueso) es el problema. Enfermedades de las encías como la gingivitis (encías inflamadas por placa bacteriana) o la periodontitis (infección más profunda que destruye el hueso de soporte) pueden hacer que un diente se vuelva sensible al tacto.
¿Cómo es esto? En una gingivitis, las encías están rojas, inflamadas y sensibles; puede que al tocar el diente sientas dolor porque realmente estás presionando encía inflamada alrededor. Suele haber sangrado al cepillarte o usar hilo dental. La buena noticia es que la gingivitis en sí no suele causar un dolor intenso en el diente, más bien molestia en la encía, y es reversible con una buena limpieza.
En cambio, en una periodontitis, la cosa es más seria: la infección crónica hace que la encía se vaya retrayendo y el hueso que sostiene al diente se pierda. Esto puede exponer parte de la raíz del diente, que no tiene esmalte y por tanto es más sensible. Además, al perder soporte, el diente puede quedar un poquito flojo o móvil. Un signo típico de periodontitis avanzada es que al morder o tocar el diente, éste duele y puede moverse ligeramente. También podría supurar algo de pus de la encía si hay infección activa en alguna bolsa periodontal. En estos casos, el dolor al tocar puede venir de la inflamación del ligamento periodontal (las fibras que unen diente y hueso) debido a la infección.
Si sospechas problemas de encía (encía roja, retraída, dientes que se ven más largos, movilidad, mal aliento crónico), debes consultar al dentista o periodoncista. El tratamiento pasa por limpiezas dentales profundas (curetajes o raspados y alisados radiculares) para eliminar la placa y el sarro bajo la encía, aplicación de antibióticos locales o sistémicos si es necesario, e instrucciones de higiene rigurosas. En periodontitis muy avanzada, puede requerir cirugías periodontales para regenerar hueso o al menos eliminar bolsas infecciosas. Lo importante: detener la enfermedad para que el diente no se siga aflojando. Muchos pacientes se sorprenden de que “les duele el diente al tocarlo y no era caries sino la encía enferma”; por eso siempre revisamos encías también ante un dolor dental.
¿Aprietas o rechinas los dientes sin darte cuenta, especialmente al dormir o en momentos de estrés? Este hábito llamado bruxismo es más común de lo que parece, y puede ser la causa de que te duelan uno o varios dientes al tocarlos. Cuando bruxamos, ejercemos una presión excesiva sobre los dientes y el periodonto (los tejidos de soporte). Esta sobrecarga puede provocar microfisuras en el esmalte, desgaste dental y fatiga en el ligamento que sostiene el diente.
Un diente que ha soportado mucha presión puede volverse sensible al morder igual que un músculo resentido duele al presionarlo. Incluso podría inflamarse un poco el ligamento periodontal alrededor, dando esa sensación de que el diente duele o está “alto” al cerrar la boca. A veces el dolor no está en un diente aislado sino en la mandíbula o varios dientes posteriores a la vez, especialmente al despertar, lo cual sugiere bruxismo nocturno.
Asimismo, una mala alineación de la mordida (maloclusión) puede hacer que ciertos dientes choquen antes que otros al masticar, recibiendo más carga. Por ejemplo, si tienes un empaste o corona “alta” en un diente, ese diente recibirá el golpe primero y puede doler al contacto constante.
La solución en caso de bruxismo es proteger los dientes y aliviar la presión. Lo más habitual es indicar una férula de descarga (un protector bucal rígido a medida) para usar por las noches, que evita el desgaste y distribuye las fuerzas. Créeme que muchos pacientes sienten un gran alivio cuando empiezan a usarla, porque sus dientes dejan de resentirse cada mañana. También conviene tratar el estrés o la ansiedad asociados, e incluso ejercicios de fisioterapia mandibular si hay tensión en la articulación temporomandibular. Si el problema es una mordida desajustada o un empaste alto, el dentista puede hacer ajustes en la oclusión (pulir un poquito donde sobra) para equilibrar la fuerza. Tras corregir esto, el diente suele dejar de doler al morder en pocos días, una vez que se desinflama.
Por último, no olvidemos la posibilidad de que se trate simplemente de hipersensibilidad dental. Si el dolor que sientes al tocar el diente es más bien un calambre breve, agudo pero que desaparece rápido (y especialmente si ocurre con estímulos como frío, calor, ácido o dulce), podríamos estar ante un diente sensible, no necesariamente dañado por caries. La sensibilidad dentinaria ocurre cuando la capa externa protectora (esmalte o encía) se ha desgastado o retraído, dejando al descubierto la dentina, que es la parte interna del diente llena de tubulitos que conectan con el nervio.
¿Qué puede causar esta situación? Varias cosas: un cepillado muy agresivo o con cepillo duro que lije el esmalte cerca del cuello del diente, o que cause recesión de encías; el consumo frecuente de bebidas ácidas o carbonatadas que erosionan el esmalte; haber sufrido bruxismo por años (también desgasta el esmalte); o simplemente la edad y desgaste normal. Incluso un tratamiento de blanqueamiento dental reciente puede dejar los dientes temporalmente más sensibles al tacto durante unos días.
En estos casos, el dolor al tocar es más una molestia breve que un dolor profundo. Por ejemplo, muerdes un helado o tomas agua fría, o incluso tocas el diente con la uña, y sientes “¡uy!” pero luego se quita. La buena noticia es que, aunque muy molestos, los dientes sensibles no están en peligro inminente ni requieren un tratamiento dental invasivo. La mala noticia es que esa sensibilidad no suele irse por sí sola de un día para otro; hay que ayudar a los dientes a remineralizar y proteger esos túbulos expuestos.
¿Qué hacemos para la sensibilidad dental? Lo primero es recomendar una pasta dental desensibilizante y un colutorio con flúor específicos para dientes sensibles. Estos productos ayudan a “tapar” esos tubulitos en la dentina y suelen mejorar mucho la tolerancia en pocas semanas. En consulta, podemos aplicar geles de flúor o barnices desensibilizantes más concentrados. También revisamos la técnica de cepillado del paciente para asegurarnos de que no siga agravando el desgaste (cepilla con suavidad, movimientos correctos, cepillo de cerdas suaves). Si la sensibilidad se debe a encías retraídas, en casos severos existe la opción de hacer un injerto de encía para cubrir la raíz expuesta, pero eso suele reservarse para recesiones avanzadas. Por último, si hay fisuras en el esmalte que causan sensibilidad, podemos sellarlas con una resina o composite.
En resumen, un diente sensible puede doler al tocarlo pero no es por caries ni infección, sino por exposición de la dentina. Se alivia con productos adecuados y cuidados de higiene, aunque requiere paciencia y constancia.
Como ves, son muchas las posibles causas de dolor al tocar un diente: desde una caries que alcanzó el nervio, pasando por un diente fisurado, hasta encías enfermas o simplemente un diente muy sensible. ¿Cómo saber exactamente cuál es tu caso? Ahí entra el siguiente punto: el diagnóstico profesional.
Si vienes a la consulta con dolor en un diente al presionarlo, lo primero que haré será escucharte: que me describas el dolor (¿cuándo empezó, cómo es, qué lo empeora o alivia, has notado algo más?). Esta conversación inicial ya suele darme pistas (por ejemplo, “me duele más con caliente y luego sigue horas” suena a pulpitis; “solo me duele al masticar cosas duras” sugiere fisura, etc.).
Después, pasaré a explorarte clínicamente. Revisaré ese diente y la zona alrededor con el espejo y la sonda: buscaré caries visibles, fracturas, inflamación en la encía, restauraciones defectuosas, etc. Suelo hacer una prueba de percusión suave: básicamente golpear ligeramente el diente con el mango del espejo; si duele al toque en vertical puede indicar un problema en el ligamento o absceso. También puedo aplicar frío en el diente (con un spray refrigerante o una bolita de algodón fría) para ver la respuesta del nervio: un dolor que persiste mucho tras retirar el frío sugiere pulpitis, mientras que si no siente nada puede indicar necrosis (el nervio muerto).
La radiografía dental es nuestra aliada fundamental en estos casos. Con una radiografía periapical de ese diente podré ver si hay caries internas profundas, si hay signos de infección en el ápice (punta de la raíz) – por ejemplo, un oscurecimiento que indica absceso – o si hay pérdida ósea por periodontitis. Las fisuras muy finas no siempre salen en la placa, pero a veces se ven líneas o la fractura si es grande.
Con toda esa información combinada, por lo general podemos identificar la causa. A veces el diagnóstico es inmediato (una caries enorme a la vista); otras requiere juntar piezas del puzzle (dolor a la percusión + radiografía con imagen periapical = absceso, por ejemplo). Llegar al diagnóstico correcto es clave, porque de ello depende dar con el tratamiento adecuado. Si hubiera duda, se pueden hacer pruebas adicionales: por ejemplo, un test de vitalidad pulpar eléctrico para ver si el nervio responde, o incluso retirar un empaste viejo sospechando caries oculta debajo. Pero normalmente, tras la exploración clínica y radiográfica, podremos decirte con bastante certeza “Mira, el dolor viene de X causa” y entonces pasaremos a tratarlo.
El tratamiento dependerá, lógicamente, de la causa del dolor. No existe un único remedio universal para “diente que duele al tocarlo”, sino que debemos solucionar el problema subyacente. A continuación, resumo los tratamientos más habituales según las situaciones que describimos:
Por lo tanto, tratamiento habrá para casi todas las causas, desde el empaste más sencillo hasta la endodoncia más compleja. Lo importante es determinar qué lo está causando para aplicar la solución adecuada. Cada procedimiento que he descrito tiene sus indicaciones precisas, y tu dentista te explicará cuál necesitas y por qué.
Ya habrás deducido que, ante cualquier dolor persistente o intenso, es importante la valoración profesional. Pero voy a concretarlo más, porque muchas personas no saben si deben ir corriendo al dentista o esperar. ¿Cuándo es necesario acudir prontamente?:
En cambio, ¿cuándo puedes esperar o manejarlo en casa inicialmente? Si el dolor es muy leve, esporádico (p. ej., una puntadita solo al comer algo muy frío) y sospechas que puede ser sensibilidad dental, puedes probar unos días con pasta desensibilizante a ver si mejora. Pero si no ves cambios en una semana o dos, o te preocupa, también consulta.
En general, mi consejo es: más vale ir al dentista y que te digamos que no era nada grave, a quedarte en casa y que sí sea algo serio agravándose. Ante la duda, una revisión te dará tranquilidad.
Recuerda que el dolor es un aviso, y especialmente el dolor dental raramente desaparece sin tratamiento porque suele haber una causa real (caries, infección, etc.). Como dentista, he visto cómo un pequeño dolor ignorado termina en un gran problema que podría haberse evitado. Así que no lo dejes pasar.

Después de haber superado este episodio (o mejor aún, antes de sufrirlo), es bueno tomar medidas para que tus dientes no vuelvan a doler de esta manera. La prevención es tu mejor aliada para evitar emergencias dentales. Aquí van algunos consejos prácticos:
En esencia, se trata de cuidar tus dientes a diario y tener revisiones periódicas. Así, es menos probable que te despiertes un día pensando “vaya, ahora me duele este diente cuando lo toco, ¿qué será?”. Y si pasa, estarás en control de la situación porque sabrás qué hacer.
Debes tomarlo en serio desde el principio, pero hay ciertas situaciones que son signos de alarma. Preocúpate (y actúa) si:
¡Sí, definitivamente! La ausencia de un agujero marrón visible en el diente no garantiza que esté sano. Hay varias razones por las que un diente puede doler al tocarlo sin que veas una caries a simple vista:
El dolor al morder o masticar suele estar muy relacionado con el dolor al tocar, y prácticamente todas las causas que describimos aplicarían aquí. Pero si te duele específicamente al morder alimentos, considera especialmente:
Espero que esta guía te haya ayudado a entender por qué puede dolerte un diente al tocarlo, qué opciones hay para solucionarlo y la importancia de atenderlo a tiempo. Te hablé con la franqueza y cercanía con la que le hablo a mis propios pacientes, porque sé lo angustiante que es el dolor dental. La buena noticia es que, con diagnóstico adecuado y tratamiento, casi siempre podemos devolverte la tranquilidad y la sonrisa sin dolor.
¡Cuida tus dientes y ellos cuidarán de ti! Si tienes más dudas, vuelve a revisar las preguntas frecuentes arriba o contáctanos. Tu salud bucodental es sumamente importante para tu bienestar general. ¡Sonríe tranquilo, nosotros te ayudamos a lograrlo!


Descubre en esta guía personal qué son las caries, por qué ocurren y cómo prevenirlas y tratarlas.

¿Tienes la campanilla inflamada? Te explico qué es la uvulitis (inflamación de la úvula), por qué ocurre, sus síntomas y cómo tratarla con remedios caseros y tratamientos médicos.


Consejos profesionales, tratamiento y prevención para decir adiós al dolor mandibular.


¿Tienes un bulto en la mandíbula inferior que se mueve? Conoce sus posibles causas, cómo se diagnostica y los tratamientos más comunes para eliminarlo.


¿Tienes ganglios inflamados por una infección de muela? Te explico qué tomar para aliviar el dolor y la hinchazón, cómo tratarlos correctamente y cuándo acudir al dentista.


Descubre la relación entre periodontitis y Alzheimer y cómo una mala salud bucal puede influir en el desarrollo del deterioro cognitivo.


Mal sabor metálico o amargo en la boca durante el embarazo. Te explico por qué ocurre este síntoma común (hormonas, náuseas, reflujo, sequedad, vitaminas) y cómo aliviarlo de forma segura.


¿Boca amarga o sabor metálico que no se va? Descubre por qué tienes mal sabor de boca continuo.

